Was geschieht, wenn ein geliebter Mensch stirbt? Wie wird Schwerkranken geholfen? Wer spendet Trost in einer aussichtlosen Situation? Ehrenamtliche, Pfleger und Ärzte, die sich in Hospizen und Hospizvereinen engagieren, werden täglich mit Fragen über Leben und Tod konfrontiert. Hier lesen Sie ihre Geschichten.
Unermüdliche Helfer
Anja Birkmann arbeitet ehrenamtlich im Hospizdienst. Dort begleitet sie Kinder bis in den Tod. Sie erzählt, wie sie zu ihrer Aufgabe gefunden hat und was es bedeutet, Kinder zu begleiten.

Tapfere Patienten
Anja Schmidt hat Krebs. Dass sie bald sterben muss, weiß sie. Vom Leben im Hier und Jetzt hält das die 48-Jährige aus dem Kieler Hospiz nicht ab. Und schon gar nicht davon, zu lachen.

Ungewisse Zukunft
Mehr und mehr Menschen möchten in einem Hospiz sterben. Doch die stationären Plätze sind rar und auch die ehrenamtlichen Hospizdienste kämpfen um ihr Bestehen.

Schwierige Trauer
Kinder und Jugendliche gehen anders mit Trauer um als Erwachsene. Beim ambulanten Kinderhospizdients "Die Muschel" gibt es deshalb besondere Hilfsangebote.
Unermüdliche Helfer

Das Leben begleiten und nicht das Sterben. Darum geht es ehrenamtlichen Helfern im Hospiz wie Anja Birkmann und Heike Post. Beide widmen ihre Freizeit todkranken Kindern und Erwachsenen. Sie sind zwei von 2000 ehrenamtlichen Mitarbeiterinnen und Mitarbeitern der 50 Hospizdienste in Schleswig-Holstein.
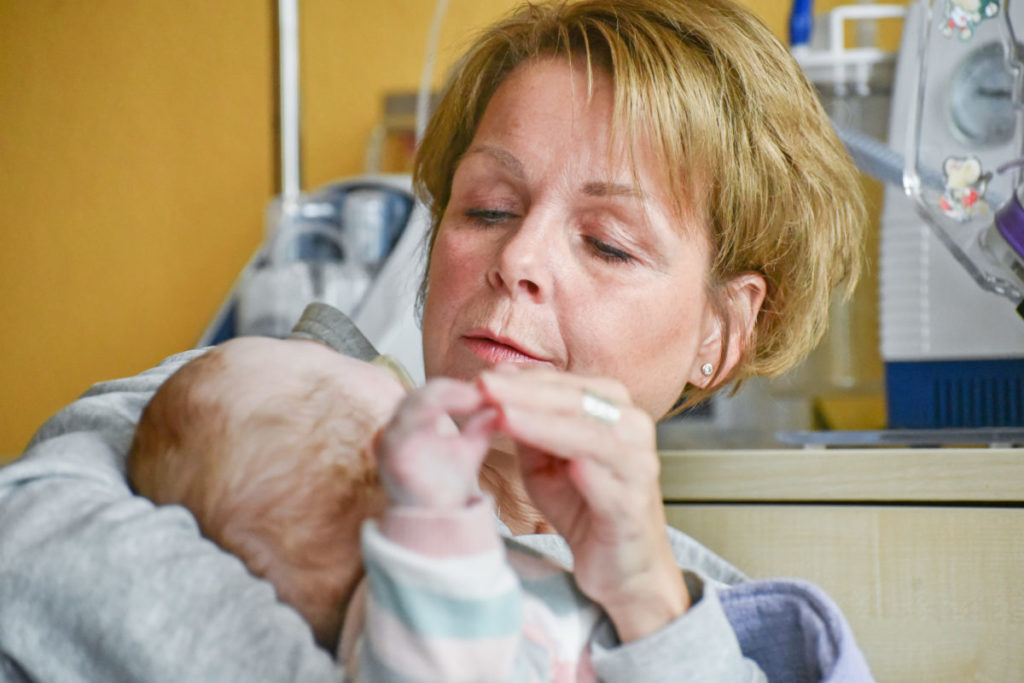
Anja Birkmann begleitet todkranke Kinder
Von außen betrachtet, müsste sich Anja Birkmann jeden Mittwoch, wenn sie aus dem St. Antoniushaus in Kiel kommt, vor Traurigkeit verkriechen oder einfach nur resignieren. Doch die 48-Jährige aus Flintbek macht genau das Gegenteil.
Sie strafft die Schultern, öffnet ihr Herz und fährt jeden Mittwoch wieder hin. Ins St. Antoniushaus. Dort betreut sie seit September 2019 als ehrenamtliche Hospizhelferin die eineinhalbjährige Mia (Name von der Redaktion geändert). Mia ist ein Findelkind. Sie hat schwerste Behinderungen. Sie wird vermutlich in absehbarer Zeit sterben.
Anja Birkmann ist erst seit einem Jahr in der Hospizarbeit aktiv. Und sie hat sich den vielleicht schwersten Part ausgesucht: Kinder und Jugendliche betreuen, deren Lebenszeit in Kürze endet oder deren Eltern lebensbedrohlich erkrankt sind.

„Ich denke, dass es Zeit ist, etwas zurückzugeben“
„Für mich ist das ein wundervolle Aufgabe“, erzählt sie. „Ich hab’ selbst schon so viel Mist im Leben erfahren. Hatte eine schwierige zweite Schwangerschaft. Inzwischen sind meine Jungs 22 und 25 und kerngesund. Ich denke, dass es Zeit ist, etwas zurückzugeben.“
Eine Nachbarin bringt ihr eines Tages Flyer von der Hospizarbeit mit Kindern mit. „Da wusste ich sofort: Das ist es.“
Jetzt ist wieder Mittwoch, und wir treffen Anja Birkmann im St. Antoniushaus in Kiel-Elmschenhagen. Dort leben Kinder und Jugendliche mit Behinderungen. Mia ist eine davon.
Ein Sauerstoffgerät hilft Mia beim Atmen
Als wir in die gelbe Gruppe kommen, die Mias Zuhause ist, schläft sie gerade in ihrem weißen Gitterbett. Ihr Körperchen ist verkabelt. Der Sauerstoffgehalt im Blut, ihr Puls – alles wird rund um die Uhr überwacht. Wie lange sie noch zu leben hat, weiß niemand. Ein Sauerstoffgerät hilft ihr beim Atmen. Zwei Schläuche in der Nase versorgen sie mit angewärmter Luft. Über eine Sonde wird sie ernährt.
Vorsichtig legt Anja Birkmann ihre Hand auf den Rücken des schlafenden Mädchens. „So ruhig und friedlich ist sie sonst nicht“, sagt sie. „Sie hatte gerade einen Infekt und hohes Fieber. Wir alle haben uns ziemliche Sorgen gemacht.“
Als sie Mia im September das erste Mal besucht, weiß sie nicht, ob sie der Aufgabe gewachsen ist. „Ich bin zwar selbst zweifache Mutter und zudem noch Arzthelferin bei einem Allgemeinarzt, aber mit einem behinderten Kind, das nicht mehr lange zu leben hat, umzugehen, ist dann doch etwas komplett anderes“, sagt sie.

„Sie strahlt eine unglaubliche Wärme aus“
Aber kaum hat sie Mia auf dem Arm, ist die Angst verflogen. Eine Verbindung ist sofort da. „Mia hat viele Fans“, erzählt Anja Birkmann, die wie alle Hospizhelfer immer nur einen Menschen bis zum Tod begleitet. „Sie strahlt eine unglaubliche Wärme aus. Man kann sie einfach nur gerne haben.“ Seitdem kommt Anja Birkmann jeden Mittwochnachmittag zwei Stunden zum Kuscheln vorbei.
Langsam öffnet Mia die Augen. Ob sie sehen kann, weiß nicht einmal ihr Arzt genau. Aber hören kann sie gut. „Sie liebt Geschichten“, sagt Schwesternhelferin Vanessa, als sie hereinkommt. Eigentlich hat die 37-Jährige heute ihren freien Tag. Aber nach Mia schaut sie, wann immer es geht.
„Wir versuchen ihr die Zeit, die sie hier auf der Erde hat, so schön wie möglich zu machen“, sagt sie. Dazu gehört auch, Mia zu fördern. Für Weihnachten hat sie eine neue Geschichte für die „Toniebox“, ein würfelförmiges Tongerät, gekauft. „Mia fährt total auf die Eiskönigin mit Elsa und Anna ab“, erzählt Vanessa.
Zum Selbsterzählen fehlt dem Team meist die Zeit. Deshalb wird Anja Birkmann ja auch so erfreut von allen aufgenommen.
katastrophale Woche.
Dann kam ich hier an und
wusste: Ich bin hier so richtig.“

Schwieriges Ehrenamt für Berufstätige
Ein halbes Jahr lang dauert die Ausbildung zum sogenannten „Familienbegleiter in der ambulanten Hospizarbeit“. Weil viele Ehrenamtliche berufstätig sind, wird am Wochenende und an einigen Abenden geschult. „Ich hätte mir nie vorstellen können, wie vielseitig und umfassend die Ausbildung ist“, sagt Anja Birkmann.
Allerdings sei das Thema auf Partys der absolute Unterhaltungskiller. „Wenn Außenstehende Hospiz hören und dann auch noch das Wort Kinder, war’s das oft mit dem Gespräch. Damit will sich niemand auseinandersetzen“, bedauert sie.
Auch das „bisschen Kuscheln“ werde oft nicht ernst genommen. „Dabei kann man mit so wenig so viel erreichen und helfen.“ Als „total erfüllend“ bezeichnet sie ihr Ehrenamt. „Letztens hatte ich eine katastrophale Woche“, erzählt sie. „Dann kam ich hier an und wusste: Ich bin hier so richtig.“
Mia röchelt und kämpft
Mia ist jetzt richtig wach. Schwesternhelferin Vanessa legt sie in die Arme von Anja Birkmann. Die hat es sich in einem Sessel bequem gemacht. Aber so richtig gut geht es Mia noch nicht. Die Geräte piepsen. Die graue Gesichtsfarbe lässt nichts Gutes erahnen.
Mia röchelt und kämpft. „Jetzt in aufrechter Lage sammelt sich ordentlich Sekret an“, sagt Vanessa und schnappt sich einen winzigen Schlauch. „Das Absaugen ist die wichtigste Hilfe, die wir ihr geben können.“
Dann ist auch noch die Windel voll. Als Mia schließlich mit sauberer Büx wieder im Arm von Anja Birkmann liegt, beruhigen sich die Geräte. Puls und Sauerstoffgehalt im Blut sind optimal. Ihr Gesicht sieht rosig aus. Die Kuschelzeit kann beginnen.
Nicht das Sterben begleiten sie, sondern das Leben
Anja Birkmann streichelt mit dem Zeigefinger Mias Kinn. „Mia hat die schönsten Augen“, sagt sie lachend. Und die längsten Wimpern aller Zeiten. Kein Wunder, dass ihr alle im Antoniushaus erlegen sind. Die beiden auf dem Sessel versinken in trauter Zweisamkeit. Mit großen Augen fixiert Mia ihren Besuch und entspannt. Ruhe breitet sich aus.
Der Gedanke, dass Mia nur noch eine begrenzte Lebenszeit hat, spielt keine Rolle mehr. Was zählt, ist jetzt der Moment. Deshalb würde sich Anja Birkmann auch nie vor Traurigkeit verkriechen oder auf die Ungerechtigkeiten dieser Welt schimpfen. Ein Satz hat sie während ihrer Ausbildung besonders beeindruckt: „Wir begleiten nicht das Sterben. Wir begleiten das Leben.“ Und das kann so ein kleiner Mensch wie Mia jetzt ganz wunderbar gebrauchen.
„Jeder Mensch gibt mir etwas“

Heike Post arbeitet ehrenamtlich in einem Hospiz in Rendsburg. Im Interview spricht sie darüber, wie sie sich vorbereitet, wenn sie einen Sterbenden kennenlernt, und ob es auch fröhliche Momente gibt.
Frau Post, Sie sind seit einem knappen Jahr ehrenamtliche Helferin im Hospiz Haus Porsefeld in Rendsburg. Wie kamen Sie zu der Aufgabe?
Heike Post: Ich habe mich an das Hospiz rangearbeitet. Man muss für sich selbst klären, ob man damit umgehen kann. Theorie und Praxis sind ja oft zwei verschiedene Sachen. Das Hospiz war für mich schon immer ein Anziehungspunkt. Es mag damit zusammenhängen, dass ich in der Denkerstraße groß geworden bin. Ich habe nebenan als Kind gespielt. Meine Oma war – es muss gewesen sein, als das Haus Porsefeld gerade eröffnet wurde – kurzzeitig hier im Hospiz. Schließlich habe ich mich zu einem Vorbereitungskursus für die ehrenamtliche Arbeit im Hospiz angemeldet.
Wie nehmen Sie Kontakt zu einem Bewohner auf?
Ich habe mir, bevor ich zu ihm ins Zimmer gehe, ein wenig Hintergrundwissen über ihn angeeignet. Ich klopfe an der Tür an, stelle mich vor und frage, ob ich mich dazusetzen darf. Dann habe ich mich schon ein bisschen im Zimmer umgesehen. Manchmal stehen da Fotografien. Ich sehe mich als Gast. Ich darf kommen. Manchmal möchte der Bewohner, dass ich seine Hand halte. Oder ich frage, ob ich die Hand halten darf. Oder die Hand kommt von ganz allein. Man merkt doch, was der Mensch gerade braucht.




Worüber reden Sie?
Ich lass das auf mich zukommen. Das kann man nicht programmieren. Manchmal beziehe ich mich auf ein Bild, das neben dem Bett steht. Ist das Ihre Familie? Wo kommen Sie her? Ich lasse mir erzählen. Und so ergibt sich ganz einfach ein Gespräch. Für mich ist das so, dass derjenige, der da im Bett liegt oder im Sessel sitzt, den Rhythmus bestimmt. Der Patient bestimmt, worüber wir reden.
Belastet sie die Arbeit im Hospiz?
Belastung ist ein ganz falscher Begriff. Ich mache mir natürlich Gedanken. Aber meine Aufgabe im Hospiz belastet mich nicht. Jeder Mensch gibt mir etwas. Ich habe auch schon herzlich gelacht über Witze oder Situationen. Manchmal ist es auch ein Wortgeplänkel.
Gibt es auch gemeinsame Erinnerungen?
Vielleicht kommt der Bewohner, bei dem ich grade bin, aus der gleichen Ecke wie ich. Da werden schon gemeinsame Erinnerungen wach. Etwa: Kennen Sie noch Eiderlust (ein ehemaliges Tanzlokal am Büdelsdorfer Ufer der Eider, Anmerkung der Redaktion)? Da waren wir doch früher alle!
Das klingt ja fast schon fröhlich.
Ja, es gibt auch fröhliche Situationen.
Wie passt das in ein Hospiz, in dem Sterbende wohnen?
Natürlich ist es eine Situation im Hospiz, die schwer ist. Jeder Mensch ist anders. Ich versuche, mich auf die Bewohner einzustellen. Ich lerne dabei auch sehr viel über mich selbst. Man merkt, dass man sich im Umgang mit den Menschen anders einbringt. Man wird sensibler und stellt sich auf den anderen Menschen ein. Man hört mehr zu. Man lernt, über Oberflächlichkeiten hinweg zu hören.
Wird das Thema Sterben verdrängt, Herr Repp?

Prof. Dr. Roland Repp ist Vorsitzender des Hospiz- und Palliativverbandes Schleswig-Holstein mit Sitz in Kiel. Er ist Facharzt für Innere Medizin, Internistische Onkologie und Hämatologie sowie Chefarzt der 2. Medizinischen Klinik des Städtischen Krankenhauses.
Im Interview erklärt Repp, warum so viele Menschen das Thema Sterben verdrängen, wo die Ursprünge der Hospizbewegung liegen und wie er später selbst sterben möchte.
Prof. Repp, Menschen das Sterben zu Hause zu ermöglichen, ist das vorrangige Ziel der Hospizidee. Wie erklären Sie sich diesen Wunsch?
Anfang des 20. Jahrhunderts wurde das Krankenhaus zunehmend zu dem Ort, in dem die Menschen in der Regel verstarben. Gleichzeitig wuchs der Glaube an die Fortschritte der technisierten Medizin. Das Ergebnis war eine neue Form des Sterbens unter zuweilen menschenunwürdigen Umständen. So ist es nicht verwunderlich, dass in den 60er Jahren eine Bürgerbewegung entstand, die diese Defizite aufdeckte und neue Konzepte zur Behandlung und Betreuung schwerkranker und sterbender Patienten forderte.
Wie unterscheidet sich das Sterben im Hospiz zum Sterben etwa im Krankenhaus?
Zentrales Thema der Hospizbewegung ist der Erhalt der Autonomie und Würde in der letzten Lebensphase. Dazu gehört der Wunsch, das Sterben wieder im vertrauten Kreis der Zugehörigen zu ermöglichen und die Familien durch ehrenamtliche Begleitung und palliativmedizinische Hilfe zu Hause gut zu unterstützen. Der Wunsch der Menschen, zu Hause zu versterben, wurde auch in mehreren Erhebungen, so zum Beispiel der Bertelsmannn Stiftung und des Deutschen Hospiz- und Palliativverbandes, bestätigt. Demnach wünscht sich der Großteil der Bevölkerung ein Sterben zu Hause, tatsächlich verbringen jedoch immer noch cirka 50 Prozent der Menschen die letzten Tage ihres Lebens im Krankenhaus.
Wird das Thema Sterben von den meisten Menschen noch zu sehr verdrängt?
Ja, das Thema Tod und Sterben ist in der Tat für viel Menschen ein Tabu, wenngleich in den letzten Jahren ein spürbares Umdenken einsetzte, nicht zuletzt durch das Engagement und die Öffentlichkeitsarbeit der Hospizbewegung. Viele Menschen lehnen es jedoch nach wie vor ab, sich mit dem Thema zu beschäftigen.
Welche Folgen hat das für Sie als Mediziner?
In meiner Tätigkeit als Onkologe und Palliativmediziner am Städtischen Krankenhaus in Kiel wird mir auch in der jetzigen Zeit des Öfteren der Wunsch von Angehörigen angetragen, einem Patienten nicht mitzuteilen, dass er an einer Erkrankung leidet, die zum Tode führen wird. Auch werden unsere Bemühungen, flächendeckend stationäre Hospizplätze im Land anzubieten zu können, von manchen dann als kritisch betrachtet, wenn sich der geplante Standort in der eigenen Siedlung befindet, aus Sorge um eine mögliche Konfrontation mit diesem Thema.
Tapfere Patienten

Sie wissen, dass sie sterben werden. Trotzdem versuchen die Bewohner der Hospize in Schleswig-Holstein die Momente, die ihnen noch bleiben, zu genießen. Unterstützt werden sie dabei von Ärzten, Pflegern und ehrenamtlichern Helfern, die mit viel Mitgefühl und so mancher Idee ein Lächeln auf die Lippen ihre Lippen zaubern.
„Ich genieße jeden Tag!“

Der Kopf weiß, dass das Sterben das Natürlichste der Welt ist. Aber das Gefühl sagt etwas ganz anderes. Sich mit dem Tod auseinanderzusetzen, ist kein beliebtes Thema in der Gesellschaft.
Als wir Anja Schmidt (48) im Kieler Hospiz besuchen, nimmt sie schnell die Angst. „Wo ist das Problem?“, fragt sie lächelnd und bittet den Besucher, an ihrem Bett Platz zu nehmen. Vor wenigen Tagen hat Anja Schmidt Geburtstag gefeiert. Mit alkoholfreiem Sekt und Geburtstagsständchen. Vermutlich wird es der letzte Geburtstag ihres Lebens gewesen sein.
Der Traum von der Wunderheilung
Seit Mai lebt Anja Schmidt in einem rund 25 Quadratmeter großen, gemütlichen Hospizzimmer in Kiel mit eigenem Bad. Eine lange Zeit. „Manche ziehen dienstags ein“, erzählt sie, „und sind am Mittwoch schon verstorben.“ Vom Tod berichtet dann eine Rose, die vor der Zimmertür liegt.
An das Kommen und Gehen hat sich Anja Schmidt gewöhnt. An den Tod aber nicht. Ihr Gehirn spielt ihr Streiche. Dann träumt sie von einer Wunderheilung. Von dem Gefühl, wieder laufen zu können. Davon, das Hospiz irgendwann wieder zu verlassen. Doch der Verstand sagt, dass das Unsinn ist. Die Hoffnung stirbt zuletzt.

2011 wird bei ihr Brustkrebs diagnostiziert
Die Wände in ihrem Zimmer mit den vielen Fotos zeugen von einem Leben davor. Einem Leben voller Fröhlichkeit, vielen Reisen und einer unbeschwerten Zeit mit ihrem Lebenspartner Jens und dem Dalmatiner Hunter. 2011 wird bei Anja Schmidt Brustkrebs diagnostiziert. Sie besiegt den Krebs. So denkt sie damals.
Fünf Jahre später ist er wieder da. „Im Tauchurlaub in Ägypten gehorchten meine Beine plötzlich nicht mehr und ich sah alles verschwommen“, erzählt sie. Kaum aus den Ferien zurück, entdecken die Ärzte bei der gelernten Floristin einen Hirntumor.
uns aufpasst und uns beschützt.“

Hier in der hellen, freundlichen Umgebung mit den 16 Zimmern versucht sie, die verbleibende Zeit gut zu verbringen. Sie malt Bilder, bindet Blumenkränze, schaut Fernsehserien und beobachtet die Natur. Draußen auf der Terrasse ihres ebenerdigen Zimmers steht ein großes Vogelhäuschen. Ein Specht, Meisen, eine Fasanenfamilie und ein paar Rotkehlchen schauen regelmäßig vorbei. Sie hat ihre Beisetzung bereits geplant. „Mit meinen Eltern habe ich ein Gemeinschaftsgrab in Gettorf gekauft“, erzählt sie. „Direkt unter einem Birnbaum. Der Gedanke, in der Natur zu sein, gefällt mir.“

Manchmal träumt sie vom Tod. „Diese Träume waren aber nicht düster und erschreckend, sondern hell und freundlich. Am Ende eines Tunnels haben Menschen, die aus warm-weißem Licht bestanden, auf mich gewartet.“ Sie hofft, dass sie ihre Oma und ihren Hund dort eines Tages sehen wird.
Ob sie Angst vor dem Sterben hat? „Angst nicht“, sagt sie und überlegt, „eher Respekt.“ Gläubig sei sie nicht. „Aber ich denke, dass irgendjemand auf uns aufpasst und uns beschützt.“ Im Hospiz werden ihr alle Wünsche von den Augen abgelesen. „Alle sind ganz rührend“, sagt sie. „Aber ich wünschte, ich wäre nicht so abhängig.“
Allein schafft sie es nicht in den Rollstuhl. Allein kann sie weder gehen noch stehen. Wenn sie sich etwas Irdisches wünschen dürfte? „Mehr Haare und 20 Kilo weniger“, sagt sie und lacht. Aber dafür schmecken ihr Karamellbonbons und Pizza viel zu gut.
Mit einem Gartengreifer aus dem Baumarkt zieht sie ihre Decke zu sich heran und erzählt von ihren wilden Shopping-Touren, bevor sie ins Hospiz kam. „Wer sagt denn, dass man jemandem etwas hinterlassen muss?“, fragt sie schmunzelnd. Jeden Morgen liebt sie es, sich schick anzuziehen und sich hübsch zu machen.
Manchmal sind die Schmerzen übermächtig
Nachher wird noch ihr Lebenspartner Jens vorbeikommen und mit ihr eine Runde im Rollstuhl an der frischen Luft drehen. „Ich genieße jeden Tag“, sagt sie und schiebt hinterher: „Aber natürlich gibt es auch Tage, an denen ich labil bin und nur weine. Und Tage, an denen die Schmerzen so übermächtig sind, dass ich mich sogar auf den Tod freue.“ Aber im Moment sei alles okay so, wie es jetzt ist.
Lachend zeigt sie auf eine Postkarte, die auf dem Nachttisch steht. „Es ist, wie es ist“, steht darauf. Ihr Lebensmotto.

Haus Porsefeld: Das erste stationäre Hospiz in Schleswig-Holstein
Ein rotes Backsteinhaus, zwei Obergeschosse, zur viel befahrenen Denkerstraße hin zwei Giebel unter dem Dach: Das Haus Porsefeld Rendsburg passt sich dem Stadtbild an. Hinter dem Gebäude erstreckt sich ein großer Innenhof mit Wiese, Bäumen, Büschen, Wegen. Eine der Türen führt in den Wintergarten.
Viel Licht flutet durch die großen Fenster mit hellblauen Vorhängen. An der Wand steht eine Glasvitrine gefüllt mit Tellern, Tassen, Kannen. Daneben ein Klavier, darauf ein gemaltes Bild mit einem bunten Paradiesvogel. „Hoffnung“ steht auf dem Gemälde.

„Der Wintergarten zeigt, wie wir hier ticken“, sagt Sybille Jeske, Leiterin des Hospizes Haus Porsefeld Rendsburg. „Wir sind ein offenes Haus. Wir mögen es gern hell, freundlich, luftig, leicht.“ Es ist „kein trauriges Haus“, sagt die Leiterin. „Alle Gefühle sind ausgeprägt, nicht nur Trauer.“
Ihre Stellvertreterin Michaela Mehlmann erklärt: „Wir haben hier noch eine gemeinsame Lebenzeit mit den Bewohnern. Dazu gehört auch viel Lebensfreude. Deshalb wehren wir uns gegen den Begriff Sterbehaus.“
Neben einem aufgeschlagenen Buch mit letzten Worten an einen Verstorbenen geht es durch ein gelb gestrichenes Treppenhaus mit bunten Bildern an den Wänden zu den zehn Zimmern der Bewohner. Unter dem Dach hat Margarethe Wohlfeil ihr Zimmer. Lange war sie ehrenamtliche Helferin im Hospiz Haus Porsefeld Rendsburg, seit mehreren Monaten ist die 70-Jährige selbst Bewohnerin.

Hier zu sein, „das ist das beste, was es für mich gibt“, sagt sie. „Ich fühle mich sehr gut aufgehoben. Hier wird mir jeder Wunsch von den Lippen abgelesen.“ So wie neulich. In der Küche wissen sie, dass die 70-Jährige abends gerne warm isst. Spontan stellte sich eine Köchin an den Herd. „Da habe ich mich so gefreut.“
Wie die Angestellten und ehrenamtliche Helfer sich im Hospiz Haus Porsefeld um die Bewohner kümmern, „ist so ein schönes Gefühl – die letzten Tage, die letzten Stunden, vielleicht Monate, das weiß keiner“. Margarethe Wohlfeil hat „so oft nachts als Sitzwache bei Bewohnern verbracht“, sagt Sybille Jeske. „Wir sind froh, dass wir ihr etwas zurückgeben können.“
In den Einzelzimmern leben die Menschen durchschnittlich 14 Tage lang. Früher eher kürzer. Inzwischen schicken die Ärzte ihre Patienten eher ins Hospiz als noch vor Jahren, vermutet Sybille Jeske. Rund 300 Euro koste ein Tag. Knapp 260 Euro zahle die Krankenkasse. Den Rest decken Spenden.
Ohne die 20 ehrenamtlichen Helfer kämen die 20 Pfleger und vier hauswirtschaftlichen Angestellten im Hospiz nicht zurecht. Die Helfer leisten den Bewohnern Gesellschaft, begleiten sie nach draußen, reden mit ihnen über früher. „Die Ehrenamtlichen bringen das normale Leben hier rein“, sagt Sybille Jeske. „Vielleicht sind wir auch unbedarfter“, sagt Heike Post, eine ehrenamtliche Helferin.

Manchmal stoßen die Pfleger an Grenzen. Etwa, wenn junge Menschen sterben. „Dann stehen Eltern am Bett, die sich fragen, warum muss mein Kind vor mir gehen.“ Was Sybille Jeske dann sagt? „Da gibt es keine richtige oder falsche Antwort.“ Auf jeden Fall müsse sie authentisch sein. Etwa so: „Ich sehe Ihre Not. Es ist falsch, dass Ihr Kind vor Ihnen gehen soll. Wir werden alles tun, um Ihr Kind gut zu begleiten.“
Ungewisse Zukunft

Mehr und mehr Menschen wollen ihre letzten Tage im Hospiz verbringen oder einen Hospizdienst in Anspruch nehmen. Doch obwohl in Schleswig-Holstein Einrichtungen enstehen, sind die Plätze begrenzt. Mit 66 stationären Hospizbetten belegt Schleswig-Holstein vor drei Jahren den elften Platz unter den 16 Bundesländern. Das Neumünsteraner Modell ist ein Versuch, neue Kapazitäten zu schaffen. Neben Betten fehlt es den Hospizeinrichtungen aber auch an anderweitiger Untersützung, wie Prof. Roland Repp erklärt.
„Die Versorgung reicht nicht aus“
Herr. Prof. Repp, wie bewerten Sie die Versorgung von Menschen in Schleswig-Holstein, die zu Hause oder im Hospiz sterben möchten?
Zunächst darf ich betonen, dass sich in den letzten 20 bis 30 Jahren enorm viel im Land getan hat, um diesem Ziel näher zu kommen. Wir haben mittlerweile fast 50 ambulante Hospizdienste mit cirka 2000 ehrenamtlichen Mitarbeitern, eine flächendeckende Versorgung mit spezialisierten ambulanten Palliativdiensten und eine in den nächsten Jahren deutlich steigende Zahl stationärer Hospizplätze. Dies ist das Ergebnis einer gemeinsamen Anstrengung vieler engagierter Menschen im Land, unterstützt durch Politik und Kostenträger, die diesem Thema erfreulicherweise sehr offen gegenüberstehen. Im Vergleich zum Bundesgebiet ist der Anteil der Menschen, die in Schleswig-Holstein im Krankenhaus versterben, deutlich unter dem Bundesdurchschnitt.
ein rein ökonomisches
Denken zumindest aus diesem Bereich
möglichst fernzuhalten.“

Hospizverband
Schleswig-Holstein
Die Zahlen der Hospizdienste und vielen Ehrenamtlichen beeindrucken. Aber wie nah ist Schleswig-Holstein dem Ziel, den Menschen ein Sterben in Würde und das möglichst zu Hause, gut betreut von Helfern, zu ermöglichen?
Wir sind aktuell erst auf einem, wenngleich guten Weg zu diesem Ziel, aber dort noch keineswegs angekommen. Der Zugang zu den Möglichkeiten der Unterstützung ist zum einen regional sehr unterschiedlich, zum anderen auch für viele Gruppen noch sehr unbefriedigend. So sind die Strukturen für Menschen mit Krebserkrankungen deutlich besser entwickelt als für Menschen mit chronischen Organkrankheiten, Menschen mit kognitiven Beeinträchtigungen, mit Migrationshintergrund, für Obdachlose, Strafgefangene.
Das Land hat sich zum Ziel gesetzt, den Ausbau stationärer und teilstationärer Hospizplätze in Schleswig-Holstein in den kommenden Jahren zu fördern. Reicht das Engagement aus?
Nach einer Statistik aus dem Jahr 2016 lag Schleswig-Holstein mit 66 stationären Hospizbetten an Platz 11 von 16 im Bundesgebiet. Erfreulicherweise wurde damals ein Förderprogramm des Landes auf den Weg gebracht, wodurch die Zahl der stationären Betten in den nächsten Jahren deutlich ansteigen wird. Hinsichtlich teilstationärer Hospizplätze und Tageshospizen sind wir noch komplett in den Anfängen, wenngleich es bereits zwei konkrete Planungen in Schleswig-Holstein gibt. Das Land unterstützt auch seit 2017 eine Landeskoordinierungsstelle Hospiz- und Palliativarbeit, ohne deren Arbeit der Ausbau gut vernetzter Strukturen im Land nicht denkbar wäre. Das Engagement des Landes ist ein wichtiger Baustein, aber keineswegs bereits ausreichend, um das Ziel einer guten Hospiz- und Palliativversorgung in Schleswig-Holstein als verwirklicht anzusehen.
Welche konkreten Wünsche haben Sie als Vorsitzender des Hospiz- und Palliativverbandes?
Ein großer Wunsch ist, dass wir das großartige bürgerliche Engagement in Schleswig-Holstein auch weiterhin aufrechterhalten und dass es uns gelingt, genügend Menschen der Generationen X/Y/Z für eine ehrenamtliche Tätigkeit zu begeistern. Mein Wunsch ist, dass Ehrenamt und hauptamtlich Tätige im stationären und ambulanten Bereich Hand in Hand zusammenarbeiten, um ein gut vernetztes Angebot aufzubauen und zu gewährleisten. Ich hoffe sehr, dass es uns gelingt, ein rein ökonomisches Denken zumindest aus diesem Bereich möglichst fernzuhalten und uns auf die verbindende Grundhaltung der Hospizidee zu besinnen.
Das Neumünsteraner Modell
In Zusammenarbeit mit der Palliativstation des Friedrich-Ebert-Krankenhauses (FEK) und der Christian-Albrechts-Universität (CAU) in Kiel hat die Hospizinitiative Neumünster ein Konzept zur Verbesserung der Hospizkultur und Palliativversorgung in den 13 stationären Pflegeeinrichtungen in Neumünster entwickelt. Die Kooperation mit den Pflegeheimen war ebenso naheliegend wie notwendig, weil Neumünster kein eigenes stationäres Hospiz besitzt.
Etwa 1000 Menschen sterben jährlich in Neumünster – ein Hospiz aber gibt es nicht. Daher hat die Hospizinitiative mit Friedrich-Ebert-Krankenhaus Neumünster und Christian-Albrechts-Universität Kiel ein Konzept entwickelt, das Pflegeeinrichtungen in den Fokus rückt: das Neumünsteraner Modell.

Ziel des Neumünsteraner Modells ist es, Pflegeheime in ihren Strukturen auf eine hospizliche Grundhaltung vorzubereiten. Das wird durch regelmäßige gemeinsame Fortbildungen von Ehrenamtlichen der Hospizinitiative und den Mitarbeitern der stationären Pflegeeinrichtungen erreicht.
Einbezogen wird nicht nur das Pflegefachpersonal: „Von der Putzkraft über den Koch bis zu den Fachkräften müssen alle sensibilisiert werden“, sagt Günter Humpe-Waßmuth, Vorsitzender der Hospizinitiative Neumünster.
Neumünsteraner Modell soll Kreislauf durchbrechen
Ein Bestandteil des Neumünsteraner Modells sind die sogenannten Impulsschulungen. „Wenn es Menschen in ihrem letzten Lebensabschnitt plötzlich schlechter geht, wissen die Pfleger nicht, was zu tun ist und rufen den Notarzt. Nach kurzer Behandlung im Krankenhaus kommt der Patient wieder ins Pflegeheim. Bei der nächsten Verschlechterung des Gesundheitszustandes passiert das gleiche wieder“, so Humpe-Waßmuth. „Wir wollen diesen Kreislauf durchbrechen.“
Schulungen werden von Ärzten geleitet
An Mimik und Gestik erkennen, ob jemand Schmerzen hat oder unter Atemnot und damit meist einhergehenden Angstzuständen leidet und wissen, wie man in diesen Fällen hilft: Das lernen die Pflegehelfer bei den Schulungen im Rahmen des Neumünsteraner Modells, die von Fachärzten des FEK geleitet werden.
„Man muss die Situation erkennen, aber oft reicht dann schon Nähe, die Hand zu halten oder dem Bewohner ruhig zu zureden“, erklärt Jolanta Paszak. Sie ist Pflegedienstleiterin im AWO-Servicehaus am Wasserturm, eine von sieben Einrichtungen in Neumünster, die sich an dem Modellversuch, der im August 2018 startete, beteiligt.
Strohhalme simulieren Atemnot
Das zweite Lehrprogramm ist das Curriculum Palliative Praxis, das Teilnehmern – unabhängig von ihrer fachlichen Qualifizierung – Basiskenntnisse zur palliativen Praxis vermittelt. Dabei werden die Teilnehmer auf ungewöhnliche Weise in die Lage der Bewohner versetzt, müssen durch Strohhalme atmen, um Atemnot zu simulieren und sich so bewusst werden, welche Panik das auslösen kann.
300 Ehrenamtliche Trauerbegleitungen gab es in Neumünster 2018 – mehr als in Kiel oder Lübeck. Das große Engagement ist neben der engen Kooperation der verschiedenen Akteure einer der Erfolgsfaktoren des Neumünsteraner Modells, das vom Land Schleswig-Holstein, der Stadt Neumünster und der Damp-Stiftung mit rund 200.000 Euro jährlich gefördert wird.
Wissenschaftlich begleitet wird das Konzept von der CAU. „Damit wollen wir erreichen, dass die Erkenntnisse dann auch übertragbar sind“, erklärt Humpe-Waßmuth. Denn nach der Testphase soll das Neumünsteraner Modell auch Vorbild für andere Kommunen im Land werden, erhoffen sich die Macher.
„Pflegepersonal ist meist überfordert“
55 Prozent der Bevölkerung wünschen sich einen Tod in den eigenen vier Wänden, am liebsten in Gegenwart von Familienmitgliedern oder Freunden. Die Realität aber ist eine andere: Für die Hälfte ist das Krankenhaus, für ein Viertel der Deutschen eine stationäre Alten- oder Pflegeeinrichtung der tatsächliche Sterbeort.
Im Interview erklärt Dr. Klaus Wittmaack, ärztlicher Leiter der Palliativstation am Friedrich-Ebert-Krankenhaus Neumünster, wie das Neumünsteraner Modell helfen kann.

Herr Dr. Wittmaack, 33 Prozent der Bewohner eines Alten- und Pflegeheims sterben im ersten Jahr nach ihrem Einzug. Was bedeutet das für die Einrichtungen und ihre Angestellten?
Dr. Klaus Wittmaack: Die Pflegekräfte kommen heute viel häufiger mit dem Thema Tod und Sterben in Kontakt als früher. Das liegt zum einen daran, dass das Eintrittsalter höher ist – das im Durchschnitt bei etwa 87 Jahren liegt – und zum anderen, weil die Bewohner schon kränker einziehen. Dreiviertel kommen direkt aus der Klinik ins Pflegeheim. Dadurch hat sich die Arbeit des Pflegepersonals verdichtet und in den Aufgaben verändert.
Und diese Aufgaben kann das Pflegepersonal nicht erfüllen?
Der Wunsch nach Geborgenheit, der mit dem Wunsch vieler Menschen nach dem Sterben zu Hause verbunden ist, kann in Pflegeheimen nur erfüllt werden, wenn tatsächlich auch Menschen in der Nähe sind, die sich kümmern. Das Pflegefachpersonal allein ist damit aber meist überfordert, weil Zeit fehlt, die durch Dokumentationsaufgaben und andere Dinge in Anspruch genommen wird.
Wie kann das Neumünsteraner Modell das ändern?
Ein Teil dieser Lücke kann durch die Arbeit der weit über 100 ehrenamtlichen Mitarbeiter der Hospizinitiative und durch die Schulung der Angestellten der Alten- und Pflegeheime aufgefangen werden. Zudem hat jede Einrichtungen einen Paten, also verbindlichen Ansprechpartner seitens der Hospizinitiative.
Schwierige Trauer

Kinder und Jugendliche trauern anders als Erwachsene. Aus diesem Grund setzt der ambulante Kinderhospizdienst „Die Muschel“ in Bad Segeberg auf andere Angebote. Dem Zeitgeist der Digitalisierung angepasst, können Betroffene sich auch über das Internet beraten lassen.
Wenn Kinder ihre Eltern verlieren
Sie machen Familien, denen Schreckliches widerfährt, das Leben leichter – und befürchten, dass ihnen das Geld ausgeht. Die Aktiven des Ambulanten Kinderhospizdienstes „Die Muschel“ haben mit sinkenden Spenden zu kämpfen. Darunter könnten auch neue Angebote wie die Online-Trauerbegleitung leiden.

Im Jahr 2004 wurde „Die Muschel“ von Marlies Borchert, Chefin der Segeberger Kliniken, gegründet. Sie selbst hat einst ihre Tochter durch einen Unfall im Kleinkindalter verloren und weiß aus eigenem Erleben, welches Leid Eltern ertragen, die ihr Kind zu Grabe tragen müssen – umso mehr, wenn vor dem Tod ein Siechtum ohne Hoffnung auf Besserung liegt. 2006 nahm das Kinderhospiz seinen Dienst auf. Aus der ursprünglichen Idee eines festen Gebäudes wurde eine mobile Organisation, die zu den betroffenen Familien nach Hause geht.
Etwa 50 Ehrenamtliche sind für „Die Muschel“ tätig; wobei nicht alle gleichzeitig arbeiten. Manche nehmen sich, wenn sie eine Begleitung abgeschlossen haben, erst einmal eine Auszeit. Derzeit werden 15 Familien mit erkrankten Kinder und neun Familien mit sterbenden Elternteilen umsorgt. „Die Muschel“ versucht, ein wenig Freude und Zeit zum Durchatmen in den trostlosen Alltag zu bringen – ob mit einem Ausflug, einem Besuch im Kino oder anderen Ablenkungen.
Auch die Geschwisterkinder sind im Blick der Helfer
Der Blick der Helfer richtet sich nicht nur allein auf das kranke Kind. Auch die Geschwisterkinder werden nicht vergessen. „Wir zeigen ihnen, dass sie wichtig sind“, sagt Koordinatorin Ute Drefke. Bei der Muschel heißen sie „Schattenkinder“ – ein Begriff, der nicht jedem gefällt, der aber äußerst treffend die Situation beschreibt: Sie stehen im Schatten, während sich oft die gesamte Aufmerksamkeit auf das erkrankte Kind konzentriert.
„Oft werden die Geschwister in den Familien hintenan gestellt, in die Pflege eingebunden und funktionieren nur noch“, schildert Ute Drefke. „Sie verlieren ein Stück ihrer Kindheit. Und sie erleben die Angst und Überforderung der Eltern.“ In die Sorge um Bruder und Schwester mischen sich oft Zorn und Wut, weil die Krankheit das Familienglück zerstört. „Daraus werden dann wieder Schuldgefühle. Das ist so ein Kreislauf.“

Ausbildung dauert ein Jahr
All diese psychologischen Grundlagen müssen die Ehrenamtlichen kennen, die zu den Familien gehen – und sie müssen lernen, das Leid zu verarbeiten, das sie bei ihren Besuchen zu sehen bekommen. Daher dauert es ungefähr ein Jahr, bis ein Helfer ausgebildet ist. Die Lehrgänge kosten aber Geld – und daher sind Spenden so wichtig. Die Krankenkassen übernehmen laut Ute Drefke nur einen kleinen Teil des erforderlichen Budgets; und für Trauerarbeit oder neue Projekte außerhalb der Kernaufgaben wird überhaupt nicht gezahlt.
Dazu gehört die Online-Trauerbegleitung. Sie wurde im vergangenen Jahr gestartet und richtet sich an Jugendliche und junge Erwachsene. Auf der Website www.trauerbegleitung-online-sh.de können sich Nutzer ein Konto anlegen und dann anonymisierte E-Mails schreiben. „Man braucht also noch nicht einmal eine eigene E-Mail-Adresse“, erklärt Ute Drefke.
Trauerbegleitung funktioniert per E-Mail
„Jugendliche und junge Erwachsene sind oft für Trauergruppen noch nicht bereit“, sagt die Koordinatorin. Dennoch müssen sie ihre Trauer loswerden – und dafür können E-Mails genau das richtige Medium sein. Gerade, wenn man einmal mitten in der Nacht von seinen Sorgen und Nöten überwältigt wird und keine Ruhe findet. „Man kann auch mal nachts schreiben. Und sie haben einen ganz anderen Zugang zu diesem Medium.“
Innerhalb von 48 Stunden kommt beim Erstkontakt garantiert eine Antwort. Anschließend vereinbaren Absender und Empfänger, ob und wann sie ihre Kommunikation fortsetzen. Manchmal reicht eine einzige E-Mail, manchmal erwächst daraus ein Gespräch und eine mitunter monatelange Unterhaltung. Der Ansprechpartner bleibt immer derselbe.
ihrem bedrückenden Alltag
herausholen. Wir würden sehr
ungern diese Projekte beenden.“

„Die Muschel“
Sieben junge Menschen, die allesamt schon selbst einen Verlust erlebt haben, sind in der Online-Trauerbegleitung tätig. Auch hier sei eine fundierte Ausbildung unerlässlich, betont Ute Drefke. Eine Sozialpädagogin leitet die Gruppe. Auch Menschen, die schon etwas älter sind, dürften die Form der Trauerverarbeitung nutzen – auch wenn die Zielgruppe mit etwa 18 bis 25 Jahren angegeben wird. Die Nutzer geben sich einen Nickname – also ein Alias, mit dem sie angesprochen werden möchten.
Auch mit Kunst lassen sich Gefühle verarbeiten
Weitere Dienste, die von der Muschel organisiert werden, sind Fahrten – zum Beispiel zu Trauergruppen, aber auch zum Reiten oder einem Ausflug. Der Bus, den „Die Muschel“ dank Spenden besitzt, verfügt über einen Rollstuhlplatz. Der Fahrer, eine 450-Euro-Kraft, muss bezahlt werden; ebenso die Unterhaltung des Autos.
Auch mit Kunst- und Musiktherapeuten wird gearbeitet. „Kinder drücken ganz viel mit Kreativität aus“, sagt Ute Drefke. Mit den Therapeuten hätten sie Spaß, aber auch die Trauer breche sich Bahn – so wie bei dem zwölf Jahre alten René, dessen Vater nach zwei Schlaganfällen und Krebserkrankungen starb. Die Zeichnungen des Jungen wurden von einem schwarzen Luftballon beherrscht; je trauriger René war, desto größer malte er den Ballon. Durch Ablenkungen wie Zeltlager und Urlaub und schrumpfte der Luftballon zu einem winzigen Punkt.

Sinkende Spenden bedrohen Hilfsangebote
„Es wäre einfach ganz, ganz schade, wenn wir solche Angebote nicht mehr zur Verfügung stellen könnten“, sagt Ute Drefke. „Wir möchten die Kinder aus ihrem bedrückenden Alltag herausholen. Wir würden sehr ungern diese Projekte beenden.“ In der Öffentlichkeit sieht es so aus, als ob „Die Muschel“ mit Spenden überhäuft wird, denn in der Tat ist das Aufkommen bei den Privatspenden stabil. Weggebrochen sind laut Ute Drefke jedoch größere Zuwendungen von Firmen. Das finanzielle Loch muss irgendwie gestopft werden.
Kann man schön sterben, Herr Repp?
Wie lässt sich Menschen die Angst vor dem Sterben nehmen oder anders gefragt: Kann man schön sterben?
Sterben ist eigentlich nie schön. Aber es ist Teil des Lebens und somit ein Stück Normalität. Die Angst vor dem Sterben ist vielschichtig. Oft ist es die Angst, „qualvoll“ und alleine gelassen zu Sterben. Hier ist es hilfreich, mit dem Patienten darüber zu sprechen und die Möglichkeiten der guten Symptomkontrolle und menschlichen Begleitung aufzuzeigen. In anderen Fällen ist es die die Sorge um die Hinterbliebenen. Auch hier können ein Hilfsangebot für die Angehörigen und eine psychosoziale Unterstützung hilfreich sein. In keinem Fall ist die Verdrängung ein guter Ratgeber zur Lösung der Ängste.
Wenn ich mich also mit dem Tod befasse, wird er weniger schrecklich?
Sehr wohl hat die Gestaltung der letzten Lebenstage einen ganz tiefen Einfluss darauf, wie diese Situation von dem Sterbenden und den Zugehörigen empfunden wird. Durch die Bemühungen der Ehrenamtlichen und professionellen Helfer gelingt es immer häufiger, diese Zeit zu einer sehr wertvollen Erfahrung werden zu lassen, die oft als positiv zurückgespiegelt wird.
im Kreis der Lieben
im häuslichen Umfeld sehr
friedlich sein.
So eine Erfahrung würde
ich mir auch für mich wünschen.“

Hospizverband
Schleswig-Holstein
Wie gut fühlen Sie sich persönlich auf den Tod vorbereitet?
Trotz der sehr intensiven Beschäftigung mit dem Thema erwische ich mich immer wieder damit zu denken: „Das betrifft mich nicht“. Das ist natürlich Unsinn. Auch ich möchte lange und gut leben. Viele Menschen meinen, dass die Beschäftigung mit dem Tod die Freude am Leben nimmt. Diese Ansicht kann ich nicht oder nicht mehr teilen. Die Akzeptanz der Endlichkeit und somit die Enttabuisierung des Todes kann sehr wohl helfen, das Leben intensiver und erfüllter leben zu können. Wie oft stelle ich fest, dass meine kleinen Alltagssorgen sehr nichtig erscheinen, wenn ich mich mit der aktuellen Situation vieler meiner Patienten beschäftige.
Wie möchten Sie selbst sterben?
Noch vor einigen Jahren hätte ich darauf geantwortet: „abends einschlafen in voller Gesundheit und nicht wieder aufwachen“. Abgesehen davon, dass dies auch etwas egoistisch ist – was ist mit meinen Angehörigen? – habe ich mittlerweile viele Menschen kennengelernt, die gerne auf ihr Leben zurückblicken und den nahen Tod nicht mehr als bedrohlich und schrecklich empfinden. Das Sterben kann dann im Kreis der Lieben im häuslichen Umfeld sehr friedlich sein. So eine Erfahrung würde ich mir auch für mich wünschen.